Трихоскопия волос в норме
Трихоскопия — неинвазивный оптический метод, применяемый для диагностики заболеваний волос и кожи головы, а также последующего динамического контроля на фоне лечения. Этот метод позволяет визуализировать волосяные стержни при большом увеличении и измерить их, избегая диагностических биопсий. Он также позволяет визуализировать in vivo эпидермальную часть волосяных фолликулов и перифолликулярный эпидермис.
Обычные увеличения при трихоскопии составляют от 20 до 70 раз. Ручной дерматоскоп с 10-кратным увеличением может дать простую и быструю оценку волос, но им невозможно точно измерить многие характеристики волос, что важно при некоторых проблемах.
Данный метод используется для диагностики заболеваний волос и кожи головы, таких как микроспориоз, андрогенная алопеция, очаговая алопеция, липедематозная алопеция, педикулез или унаследованные аномалии волосяного стержня.
Главной проблемой трихоскопии является то, что этот метод еще не до конца стандартизирован, и мало что может сказать о значениях волос норме. В этой статье мы приведем данные исследования [2], в котором установлены нормальные параметры трихоскопии у здоровых женщин.
Введение
Трихоскопия позволяет визуализировать волосы и волосяные фолликулы при большом увеличении и измерять соответствующие трихологические структуры. Можно оценить количество волос в волосяном фолликуле, а также определить, являются ли волосяные фолликулы нормальными, пустыми, фиброзными (“белые точки”), заполненными гиперкератотическими пробками (“желтые точки”) или содержащими кадаверизированные волосы (“черные точки”). Таким образом, трихоскопия волос, кожи головы, бровей и ресниц (трихоскопия) в настоящее время набирает популярность в практической дерматологии.
История вопроса
Несмотря на многолетний опыт применения дермоскопии, этот метод не использовался для визуализации структур, связанных с волосами, до 1993 года, когда Коссард и Загарелла опубликовали случай циклической алопеции у 42-летней чернокожей женщины, у которой дермоскопия позволила визуализировать фолликулярный фиброз. У этой пациентки дерматоскопия с использованием масла выявила белые точки и перифолликулярно расположенную пигментную сеть. Согласно результатам гистопатологии, белые точки соответствовали очаговому снижению пигмента эпидермального меланина и служили возможным дермоскопическим признаком рубцовой алопеции.

Рисунок 1. Трихоскопия темнокожей пациентки с рубцовой алопецией. Трихоскопия показывает неравномерное распределение пигмента и неравномерные белые пятна.
Более 10 лет спустя Лакрубба и соавт. впервые описали видеодермоскопические признаки очаговой алопеции. В 2005 году видеодермоскопия была использована для оценки тяжести заболевания при андрогенной алопеции и мониторинга эффективности лечения.
В следующем году Росс и соавт. уточнили особенности видеодермоскопии при различных приобретенных заболеваниях волос и кожи головы. Также в 2006 году “трихоскопия” стала известным термином для видеодермоскопии волос, кожи головы, бровей и ресниц. В 2007 году Раковска и соавт. показали, что трихоскопия может легко заменить микроскопическую оценку выдернутых волосков при генетических аномалиях волосяного стержня, таких как монилетрикс.
Первый атлас дерматоскопии волос и кожи головы был опубликован издательством Tosti в 2008 году.
Проведение трихоскопии
Регулярное обследование с помощью трихоскопии должно включать оценку состояния волос и кожи головы в лобной, затылочной и теменной областях. В отдельных случаях для трихоскопии выбираются другие места; они могут включать брови при синдроме Нетертона, ресницы при изолированной алопеции ресниц или пораженную кожу волосистой части головы при очаговой алопеции или фиброзирующей алопеции.
Выбор иммерсионной жидкости является вопросом индивидуальных предпочтений.
Гевирцман и др. сравнили водные, гелевые, спиртовые и масляные иммерсионные жидкости с точки зрения четкости изображения и склонности к образованию воздушных включений (пузырьков). Результаты показали, что дермоскопические структуры были одинаково четкими при использовании спиртов и жидкого парафина, но слегка размытыми при использовании геля для УЗИ или воды.
Применение спиртовых иммерсионных жидкостей (70% этанола, 90% изопропанола и спиртового дезинфицирующего средства) привело к образованию наименьшего количества пузырьков воздуха, в то время как жидкий парафин привел к образованию наибольшего количества пузырьков воздуха.
Принимая во внимание эти результаты, рекомендуется использовать 70%-ный этанол для дерматоскопии, поскольку он не имеет запаха, не пачкает одежду и не кристаллизуется на дермоскопе, также этанол дезинфицирует поверхности, немедленно испаряется и не требует вытирания.
Непосредственный клинический опыт подтверждает эти наблюдения. Исключением является видеодермоскопия бровей и ресниц. В случае бровей лучше всего подходит гель для УЗИ, а для ресниц - стерильный 0,9% раствор хлорида натрия. Иммерсионная жидкость может быть нанесена на исследуемый участок кожи либо пипеткой, либо распылителем.
В некоторых случаях необходима сухая трихоскопия. Она имеет место при незначительном или перифолликулярном шелушении, которое может остаться незамеченным при трихоскопии с использованием иммерсионной жидкости. Сухая дерматоскопия используется для анализа прогресса в лечении очаговой алопеции.
Основные маркеры трихоскопии
Структуры, которые могут быть визуализированы с помощью трихоскопии, включают стержни волос, отверстия волосяных фолликулов, перифолликулярный эпидермис и кожное микроциркуляторное русло.
Толщина волос
Самые густые волосы наблюдаются в лобной области, а самые тонкие — в затылочной. Средняя толщина волос в данных зонах составляет 0,061 мм ± 0,008 мм против 0,057 мм ± 0,007 мм.
При трихоскопии нормальные концевые волосы однородны по толщине и цвету. Толщину волосяного стержня можно приблизительно оценить (т.е. как тонкую, нормальную или толстую) с помощью портативного дермоскопа или точно рассчитать с помощью соответствующего программного обеспечения в цифровом дермоскопе.
Волосы определяются как «тонкие» при размере менее 0,03 мм, как «волосы среднего размера» - при 0,03–0,05 мм, и как «толстые волосы» - при более 0,05 мм.
Тонкие волоски могут составлять до 20 % от общего количества волосков. Более высокий процент тонких волосков считается признаком миниатюризации волосяных фолликулов.
Густые волосы во всех областях должны быть в наибольшем процентном соотношении, т.е. более 60% в лобной области и более 50% в затылочной и височной областях.
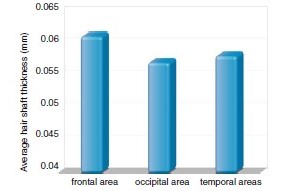
Рисунок 2. Средняя толщина волос в лобной, затылочной и височной областях у здоровых женщин. Толщина волос на разных участках кожи головы у одного и того же человека может отличаться. Наибольшая толщина волосяного стержня наблюдается в лобной области, тогда как в затылочной области волосяные стержни значительно тоньше. Доля тонких волос (<0,03 мм) наиболее высока в височных областях (график адаптирован по Rakowska [2]).
Количество коротких и пушковых волос
Анализ только толщины волоса не позволяет в полной мере отразить активные процессы, наблюдаемые при алопеции. Количество коротких и тонких волос можно подсчитать на дерматоскопическом снимке при 20-кратном увеличении. Нормы для этого параметра: ≤7 в лобной области, ≤ 6 в затылочной области и ≤9 в височной области.
Норма при 70-кратном увеличении в 4-х полях зрения дает результаты: норма: 0-2,35 в лобной области, 0-2,23 в затылочной области и 0-2,85 в височной области.
На основании результатов исследования [2] установлено, что нормальными значениями этого показателя (рассчитанного на дерматоскопическом снимке при 20-кратном увеличении) являются: 2 коротких волоса в лобно-затылочной области и 3 в височной области.
Фолликулярные единицы
На коже головы волосяные фолликулы и стержни сгруппированы в фолликулярные единицы, состоящие из одного-трех волосков. Фолликулярные единицы с четырьмя и более волосками встречаются редко и составляют менее 5 % всех фолликулярных единиц у здоровых людей.
Основываясь на трихоскопических расчетах, среднее количество волосков в одной фолликулярной единице у здоровых европеоидных женщин составляет 2,6.
Рисунок 3. Количество волосков, выходящих из одной фолликулярной единицы
Процент фолликулярных единиц, содержащих только один волос, должен составлять менее 35 % во фронтальной, 30 % в затылочной и 40 % в височной областях.
Интересно, что в височных областях здоровых женщин процент фолликулярных единиц, содержащих только один волос, высок, а расстояние между фолликулярными единицами выше среднего. Это наблюдение показывает, что физиологически височные области имеют меньшую плотность волос, чем другие области кожи головы.
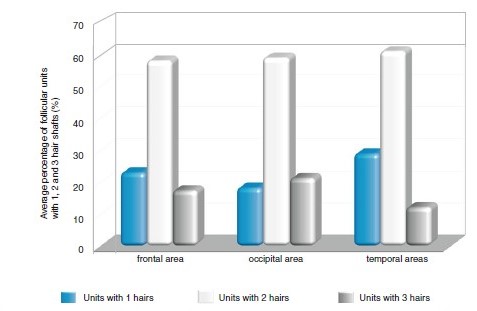
Рисунок 4. Средний процент фолликулярных единиц с одним, двумя или тремя волосками в лобной, затылочной и височной областях у здоровых женщин. Большинство фолликулярных единиц состоят из двух волосков. Фолликулярные образования с тремя волосками встречаются реже. Количество волосков на единицу фолликула дает важную информацию о состоянии волос. Обычно уменьшение доли фолликулярных единиц с тремя волосками является первым признаком выпадения волос. Доля фолликулярных единиц, содержащих только один волос, наибольшая в височной области. Расстояние между фолликулярными единицами составляет выше среднего в этой области. Таким образом, диффузное выпадение волос, которое пропорционально поражает всю кожу головы, будет наиболее заметно клинически в височных областях. Это явление обычно наблюдается при Telogen effluvium. Важно подчеркнуть, что при диффузном выпадении волос трихоскопию следует проводить по крайней мере в трех областях: затылочной, лобной и одной из височных. Данные исследований показывают, что нет никакой разницы в результатах трихоскопии между левой и правой височными областями. (График адаптирован по Раковской [ 2 ])
Наличие желтых точек
Желтые точки соответствуют пустым отверстиям волосяных фолликулов, заполненных кератотическим материалом и себумом.
Пустые фолликулярные отверстия и желтые точки иногда наблюдаются у здоровых людей. Нормы по этому параметру всего 1 для затылочной и височной областей и 3 для лобной.
При трихоскопии можно обнаружить также маленькие, четко очерченные белые точки соответствующие отверстиям фолликулярных и эккринных потовых желез. Они являются нормальным явлением у пациентов с темными фототипами кожи и могут быть видны на открытой солнцу коже головы у европеоидов.
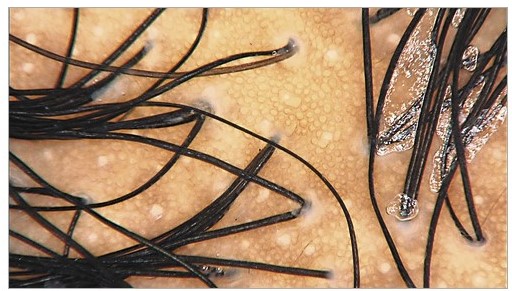
Рисунок 5. Темная кожа головы в норме. Трихоскопия показывает белые точки, равномерно распределенные между фолликулярными единицами.
Изменение цвета в перифолликулярной области
Перифолликулярное коричневатое окрашивание кожи (‘‘peripilar sign’’) отражает наличие перифолликулярных лимфоцитарных инфильтратов, является частой находкой у пациентов с андрогенной алопецией. Однако, данный вариант гиперпигментации может охватывать до 25% лобной области, 15% для затылочной и 20% височной области у здоровых лиц.
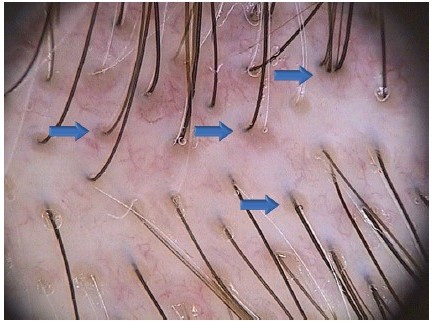
Рисунок 6. Перипилярный признак при андрогенной алопеции. Коричневое перифолликулярное окрашивание кожи (стрелки) присутствует почти во всех фолликулярных единицах. Хотя клиническая значимость перипилярного признака, доля пораженных фолликулярных единиц и площадь, покрытая пигментацией, еще не исследованы, считается, что обширное перифолликулярное окрашивание является плохим прогностическим фактором (×20).
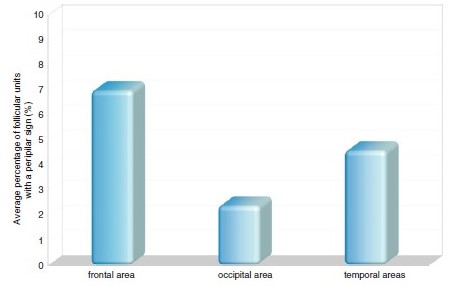
Рисунок 7. Средний процент фолликулярных единиц с коричневатым перифолликулярным окрашиванием у здоровых женщин. Перифолликулярное окрашивание (перипилярный признак) наблюдается в 7 ± 20,2 % фолликулярных единиц во фронтальной области, 2,4 ± 13,4 % в затылочной области и 4,6 ± 15,7 % в височной области у женщин без признаков выпадения волос. Большая доля фолликулярных единиц с перипилярным признаком типична для андрогенетической алопеции, но также может наблюдаться при telogen effluvium. При проведении трихоскопии следует иметь в виду, что андрогенная алопеция и telogen effluvium встречаются очень часто в комбинации. Другие сочетания двух или более заболеваний встречаются реже, но эту возможность также необходимо учитывать. Трихоскопическое исследование позволяет дифференцировать большинство из этих заболеваний (график адаптирован по Раковской [ 2 ]).
Telogen effluvium - заболевание кожи головы, характеризующееся истончением или выпадением волос в результате раннего появления волос в фазе телогена.
Типы кровеносных сосудов
Варианты расположения кровеносных сосудов на нормальной коже головы весьма многообразны, и они не играют столь важной роли в диагностике большинства заболеваний кожи головы, как при опухолях кожи.
Скопление сосудов с отчетливой морфологической структурой может быть показателем различных воспалительных заболеваний кожи головы.
Визуализация сосудистых структур частично зависит от оптического устройства и техники дермоскопического исследования.
При использовании контактного дермоскопа линзу необходимо аккуратно приложить к поверхности кожи с минимальным давлением вниз. Использование спирта или масла в качестве иммерсионной жидкости обычно требует приложения значительного давления на кожу, что уменьшает кровоток в кожных капиллярах и уменьшает их видимость.
Полупрозрачный ультразвуковой гель позволяет мягко прижимать линзу к коже и лучше визуализировать кровеносные сосуды. Зеленый ультразвуковой гель или зеленый фильтр могут даже улучшить видимость сосудов, поскольку зеленые фильтры позволяют заблокировать красный свет, из-за чего красные объекты (сосуды) кажутся немного темнее.
Бесконтактная дерматоскопия не требует наличия жидкой фазы между линзой и кожей; однако шелушащаяся кожа волосистой части головы может ограничить визуализацию нижележащих сосудистых структур.
В книге по трихоскопии [4] выделено 18 типов расположения кровеносных сосудов на волосистой части головы:
1. Сосуды в виде запятой;
2. Точечные сосуды;
3. Точечные сосуды с белым ореолом;
4. Сосуды в виде шпильки;
5. Удлиненные сосуды в виде шпильки;
6. Линейные сосуды;
7. Тонкие древовидные сосуды;
8. Толстые древовидные сосуды;
9. Скопление поверхностных сосудов;
10. Концентрические петли;
11. «Розовая вуаль»;
12. Линейно-спиральные сосуды;
13. Сосуды-«кружево»;
14. Сосуды в виде клубочков;
15. Линейно-извитые сосуды;
16. Сосуды в виде короны;
17 Сосуды в виде корня;
18. Сосудистая сетка.
В значительном числе случаев это те же типы кровеносных сосудов, которые ранее были выявлены при опухолях кожи. Специфическое расположение кровеносных сосудов может быть ключом к диагностике некоторых заболеваний кожи головы, таких как псориаз, дискоидная красная волчанка или плоский лишай и др.
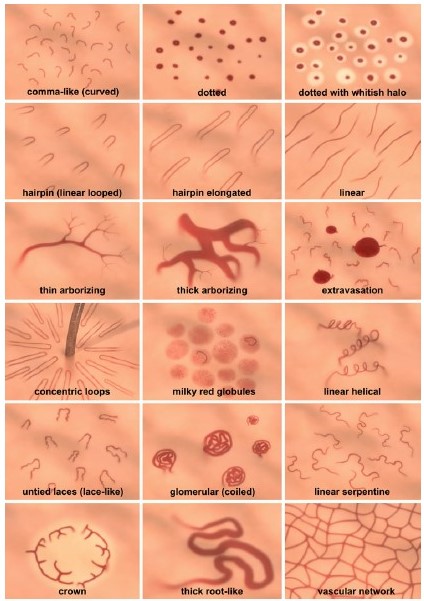
Рисунок 8. Типы кровеносных сосудов.
Два типа кровеносных сосудов наиболее распространены у здоровых людей. Точечные сосуды наблюдаются в основном в лобной части головы, а тонкие древовидные сосуды преобладают в затылочной и височной областях.
Другие параметры
Некоторые трихоскопические признаки заболеваний кожи головы, такие как одиночные черные точки, сломанные волоски или волоски-запятые, иногда можно наблюдать у здоровых людей. Обычно у здорового человека присутствует не более одного или двух таких волосков, и они не имеют диагностического значения.
Оценка волос и кожи головы
В исследовании [2] был установлен стандартизованный метод выполнения трихоскопии и определены нормальные значения для европейских женщин.
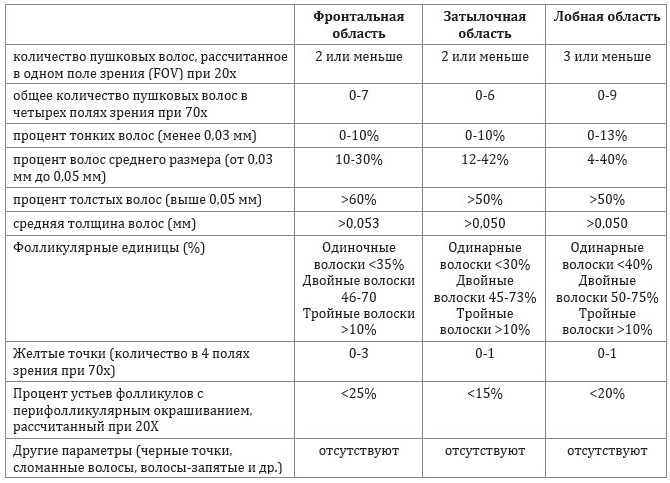
Таблица 1
Стандартизированная схема оценки волос и кожи головы при трихоскопии и нормы оцениваемых параметров
Примеры трихоскопии волос в норме
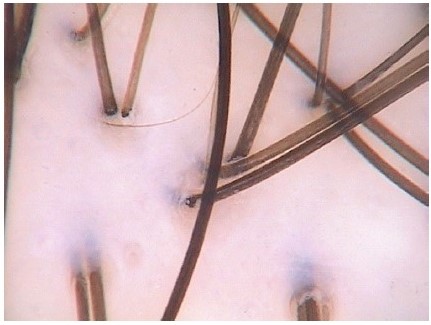
Рисунок 9. Трихоскопия у здорового человека. Стержни волос однородны по толщине и цвету. Тонкие волоски могут составлять до 20 % от общего количества волосков. На этом изображении видны 22 волосяных стержня, два из которых являются тонкими волосками. Таким образом, 2 из 22 волосков (9 %) тонкие, что находится в пределах нормы. Волоски обычно растут группами от одного до трех. На этом изображении большинство фолликулярных единиц состоят из двух или трех волосков(×70)
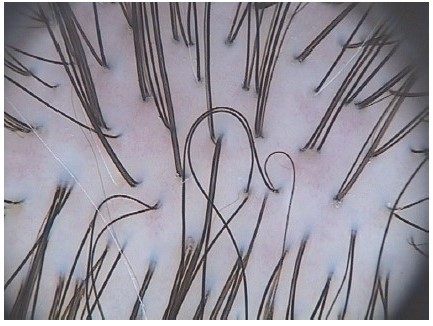
Рисунок 10. Трихоскопия у здорового человека (лобная область). Волоски однородны по толщине и цвету. Тонкие волоски составляют менее 20 %. Большинство фолликулярных единиц состоят из двух-четырех волосков (×20).
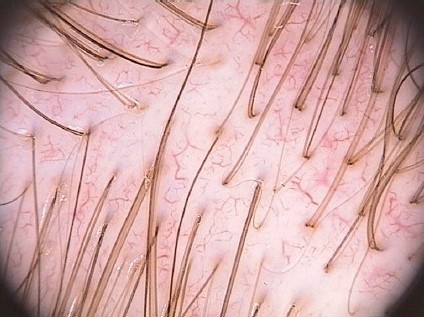
Рисунок 11. Кровеносные сосуды у здорового человека (височная область). Наличие тонких древовидных сосудов между фолликулярными единицами является нормальным явлением. Такой тип сосудов является нормой в затылочной и височной областях, тогда как в лобной области преобладают точечные сосуды (×20).
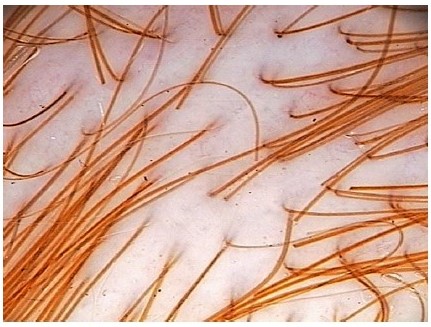
Рисунок 12. Цвет волос у здоровых людей. Пациенты с любым цветом волос могут быть обследованы с помощью трихоскопии. Пациентам со светло-русыми или седыми волосами не следует проводить контактную дерматоскопию с использованием иммерсионной жидкости. Для поддержания хорошей видимости у пациентов со светлыми волосами следует использовать контактные дермоскопы без иммерсионной жидкости (сухая трихоскопия). На этом снимке показаны рыжие волосы у здорового ребенка. Видны грязные точки (мелкие коричневые частицы окружающей среды (×20).
Источники:
1. Jorge Ocampo-Garza, Antonella Tosti; Trichoscopy of Dark Scalp. Skin Appendage Disord 28 November 2018; 5 (1): 1–8. https://doi.org/10.1159/000488885
2. Rakowska A. Trichoscopy (hair and scalp videodermoscopy) in the healthy female. Method standardization and norms for measurable parameters. J Dermatol Case Rep. 2009 Apr 5;3(1):14-9. doi: 10.3315/jdcr.2008.1021. PMID: 21886722; PMCID: PMC3157785.
3. Rudnicka L, Olszewska M, Rakowska A, Kowalska-Oledzka E, Slowinska M. Trichoscopy: a new method for diagnosing hair loss. J Drugs Dermatol. 2008 Jul;7(7):651-4. PMID: 18664157.
4. Rudnicka L. Atlas of Trichoscopy. Dermoscopy in Hair and Scalp Disease/ L. Rudnicka, M. Olszewska, A. Rakowska.- Springer-Verlag London, 2012
5. Романова Ю.Ю., Миченко А.В., Львов А.Н. Трихоскопия в дифференциальной диагностике трихотилломании: обзор литературы и собственные наблюдения. Клиническая дерматология и венерология. 2019;18(5):644‑653.
прочитано
31581
раз