Акне: патогенез, дифдиагностика, лечение
Acne vulgaris (вульгарное акне) — полиморфное мультифакториальное заболевание, в основе которого лежит патология пилосебоцейного комплекса, связанная с его функциональной активностью, проявляющаяся развитием невоспалительных и воспалительных высыпаний на участках кожи, которые богаты сальными железами.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Акне является полиэтиологическим и мультифакториальным заболеванием. Однако, среди множества факторов, принимающих участие в развитии заболевания, определяющими являются следующие:
1. Гиперпродукция секрета сальных желез и изменение качественных параметров себума и эпидермальных липидов.
2. Патологическая кератинизация фолликулярного канала в инфундибулярной части (между сальной железой и поверхностью эпидермиса).
3. Интенсивная колонизация Propionobacterium acnes в сальных железах.
4. Развитие воспалительной реакции в перифолликулярной зоне.
Истинные акне (в отличие от акнеформных заболеваний) имеют андрогенное происхождение, что подтверждается развитием акне у новорожденных, в период гормонального криза, дебютом заболевания в пубертатном периоде, при нарушении менструальной функции, а также при длительном приеме андрогенов и анаболических стероидов.
Гиперандрогения может проявляться в виде абсолютного увеличения количества гормонов (абсолютная гиперандрогения) или в виде повышенной чувствительности рецепторов сальных желез к нормальному или даже пониженному количеству андрогенов в организме (относительная гиперандрогения).
Относительная гиперандрогения обусловлена повышенным метаболизмом андрогенов в кератиноцитах и себоцитах в результате повышенной чувствительности их андрогенных рецепторов или высокой активности фермента 5α-редуктазы, который трансформирует тестостерон в более активный метаболит – дегидротестостерон.
Иногда высокий уровень свободного тестостерона может быть следствием снижения концентрации синтезируемых в печени гормон-связывающих глобулинов, чему способствуют ожирение, цирроз печени, избыточное образование андрогенов, гипотиреоз, акромегалия, лечение кортикостероидами.
Только свободные андрогены входят в клетку-мишень, взаимодействуя с ней. У мужчин свободная фракция андрогенов составляет около 3% от секретируемого тестостерона, у женщин – 1%. Увеличение этого показателя до 2% у женщин приводит к появлению клинических симптомов гиперандрогении. Указанные изменения гормонального фона приводят к увеличению размеров и повышенному функционированию сальных желез, что в свою очередь влечет за собой усиленную секрецию кожного сала.
Изменяется соотношение между эпидермальными липидами и липидами сальных желез. Содержание эпидермальных липидов снижается, уменьшается количество линоленовой кислоты, которая является основным регулятором дифференцировки кератиноцитов, подавляя экспрессию фермента трансглутамин-трансферазы. Этот фермент участвует в синтезе кератина фракций 1 и 10, белков филаггрина и профилаггрина, способствующих ороговению и адгезии клеток волосяного фолликула.
Преобладание процессов пролиферации и дискератоза над десквамацией эпителия является причиной фолликулярного гиперкератоза и, в конечном счете, приводит к закрытию протока сально-волосяного фолликула. Если обтурация преобладает в верхней части воронки фолликула, то секрет сальной железы скапливается в нижней части, образуя микрокомедоны, которые клинически никак не проявляются.
Дальнейшее скопление секрета и его давление на закупоренную воронку фолликула приводит к образованию полости и появлению закрытых комедонов, а затем – открытых комедонов. Обтурация комедоном протока сальноволосяного фолликула создает благоприятные условия для размножения факультативных анаэробов Propionibacterium acnes и Propionibacterium nylosum, а также липофильных грибов Pitirosporum ovale и Staphylococcus epidermidis.
В некоторых случаях возбудителями могут выступать разнообразные грамотрицательные микроорганизмы, которые обычно провоцируют образование пустул и узелков с локализацией вокруг рта и в области носа. Признаком, свидетельствующим о грамотрицательном возбудителе, является отсутствие эффекта от традиционной антибиотикотерапии акне.
Антигены микроорганизмов привлекают к комедону из периферической крови мононуклеарные фагоциты и нейтрофилы, которые продуцируют противовоспалительные интерлейкины (1α,1β, фактор некроза опухоли) и способствуют развитию асептического воспаления.
При прогрессировании заболевания, а также при механическом удалении комедонов возможен разрыв фолликула с выходом содержимого в дерму, развитие внутридермального воспаления и формирование папул, пустул, узлов и т.д.
Наиболее частым возбудителем акне является Propionibacterium acnes – грамположительный анаэроб, который относится к условно-патогенной микробиоте и при определённых условиях вовлекается в воспалительный процесс. Однако в ряде исследований не была выявлена связь между количеством P.acnes и степенью тяжести заболевания, а также отсутствовали достоверные различия в количестве P.acnes в здоровой и пораженной коже.
Тем не менее, важность роли этих бактерий в патогенезе акне подтверждается успехом терапии антибиотиками. Присутствие устойчивых штаммов P.acnes ухудшает результаты лечения.
Что касается генетических факторов, то они являются пусковыми механизмами в развитии акне. Важную роль играет генетически детерминированный тип секреции, активность ферментов, что в немалой степени определяет интенсивность клинических проявлений. Имеются также сообщения о наличии ядерного R-фактора, определяющего генетическую предрасположенность и тяжесть течения заболевания.
Экзо- и эндогенные факторы не играют основной роли в патогенезе акне, но, тем не менее, могут влиять на течение процесса и провоцировать рецидивы. К таким факторам относят особенности диеты (например, преобладание углеводов в пище), неблагоприятные условия жизни и работы, стрессы, тропический климат, различные сопутствующие заболевания, инсоляцию, неправильный уход за кожей, использование недоброкачественной косметики.
КЛИНИЧЕСКАЯ КАРТИНА
Клиника акне характеризуется эволюционным полиморфизмом. На фоне повышенного салоотделения (себореи) на коже лица (носа, щек, лба, подбородка) появляются первичные морфологические элементы, которые могут иметь невоспалительный и воспалительный характер.
Повышенное салоотделение ведет к возникновению сначала закрытых комедонов (плотных узелков молочно-белого цвета - милиумов), а затем открытых комедонов (черных угрей).
Комедоны – невоспалительные элементы, возникающие на фоне себореи в результате закупорки устьев сально-волосяных фолликулов. Различают микрокомедоны, закрытые и открытые комедоны, которые встречаются при всех клинических формах акне и локализуются на коже лба, носа, подбородка, скул, носощечных и носогубных складок, шеи, груди, спины.
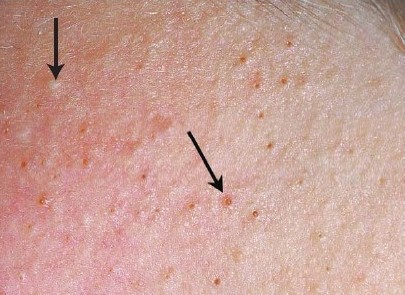
Рисунок 1. Комедоны.
Кожное сало является хорошей питательной средой для разнообразных микроорганизмов. Вокруг комедона развивается воспалительная реакция, клинически проявляющаяся конической или полусферической фолликулярной папулой. Папулы представлены элементами полушаровидной или конической формы красного цвета, связанными с волосяными фолликулами. Чаще всего в центре папулы образуется пустула. После разрешения элементов на коже остаются поверхностные рубчики или гиперпигментация.
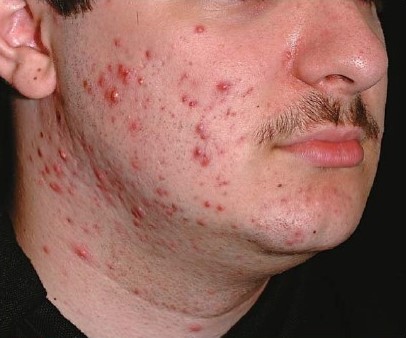
Рисунок 2. 20-летний мужчина с папуло-пустулезной формой акне
При более глубоком воспалительном процессе формируются обширные воспалительные инфильтраты с бугристой поверхностью (индуративные элементы), которые могут приводить к образованию гнойных полостей (флегмонозные элементы). Процесс разрешается с образованием рубцов, нередко гипертрофических и келоидных.
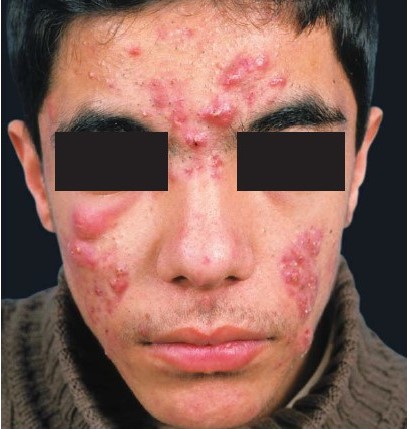
Рисунок 3. Узловато-кистозные угри
Самой тяжелой формой с выраженным воспалением является конглобатное акне. Клиническая картина при этом характеризуется наличием крупных болезненных узлов с ярко-выраженным перифокальным воспалением, располагающихся глубоко в дерме, а иногда и в верхней части подкожно-жировой клетчатки. Сливаясь, узлы образуют конглобаты, могут образовываться абсцессы и фистулы, которые затем заживают своеобразными мостикообразными рубцами. Такие высыпания обычно располагаются группами по несколько элементов на различных себорейных участках, преимущественно на шее и спине.
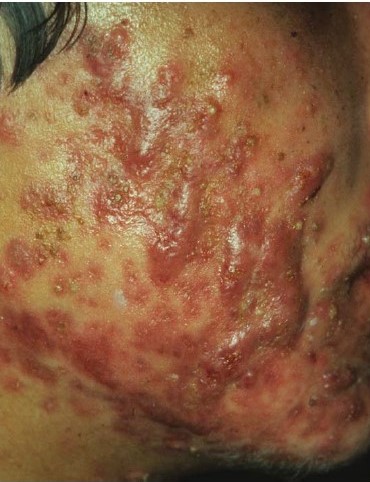
Рисунок 4. Конглобатное акне
ОЦЕНКА СТЕПЕНИ ТЯЖЕСТИ АКНЕ
Для объективизации оценки клинической картины заболевания на кафедре кожных и венерических болезней ММА им. И. М. Сеченова создан дерматологический индекс акне (ДИА), который позволяет унифицировать оценку степени тяжести угревой болезни.
ДИА= А + В + С + D
А- коэффициент, отражающий количество комедонов
В- коэффициент, отражающий количество папул
С- коэффициент, отражающий количество пустул
D- коэффициент, отражающий количество узлов
Таблица 1.
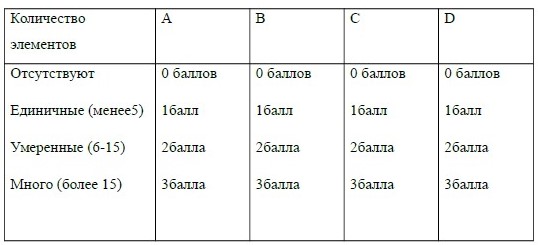
Выявляется 3 степени тяжести акне:
1. Легкая форма – ДИА от 1 до 5 баллов
2. Средняя форма – ДИА от 6 до 10 баллов
3. Тяжелая форма – ДИА от 11 до 15 баллов
Следует учитывать, что даже наличие 1-2 узловато-кистозных элементов говорит о тяжелой форме течения заболевания.
Для оценки степени тяжести заболевания используется также классификация акне, предложенная W.J. Cunliffe et all, 2003:
Легкая форма - основные невоспалительные проявления — комедоны; папул и пустул не более 10, мелкие;
Средняя форма - умеренное количество папул и пустул (10-40) и комедонов (10-40), незначительное поражение спины и груди.
Среднетяжелая форма - значительное число папул и пустул (40-100), глубокие узловые проявления (до 5); поражены лицо, спина, грудь.
Тяжелая форма - папулезные, кистозные и сливные крупные поражения; болезненные многочисленные папулы, пустулы, комедоны.
С учетом клинической картины заболевания выделяют:
- комедональные акне
- папуло-пустулезные акне легко-средней степени тяжести
- тяжелые папуло-пустулезные акне, узловатые акне умеренной степени тяжести
- узловатые акне тяжелой степени, конглобатные акне.
ОБСЛЕДОВАНИЕ
Обследование пациентов с акне направлено на выявление факторов, принимающих участие в патогенезе заболевания, включает в себя:
• сбор анамнеза
• консультация узких специалистов (гинеколог, эндокринолог, гастроэнтеролог)
• биохимический анализ крови (глюкоза, билирубин, АСТ, АЛТ, холестерин, триглицериды, креатинин, мочевина, ЩФ, общий белок) при планировании системной терапии ретиноидами
• при признаках гирсутизма, позднем начале заболевания, нерегулярном менструальном цикле, избыточном весе, резистентности к терапии у женщин определяются уровни гормонов в сыворотке крови (ЛГ, ФСГ, пролактина, прогестерона, свободного тестостерона, 17-гидроксипрогестерона, кортизола, дегидротестостерона, глобулина, связывающего половые стероиды, эстрадиола, гормонов щитовидной железы)
• УЗИ органов малого таза на 5-7-й день менструального цикла для исключения синдрома поликистозных яичников, опухолей яичников, воспалительных заболевания органов малого таза, пороков развития гениталий
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА АКНЕ
Дифференциальная диагностика чаще всего проводится с розацеа, фолликулитами, себорейным дерматитом, мелкоузелковым саркоидозом, туберкулезом кожи, аденомой сальных желез (туберозный склероз), папулопустулезным сифилидом. Рассмотрим диффдиагностику некоторых из них.
Розацеа. Акне, чаще у взрослых, необходимо дифференцировать с папуло-пустулезным подтипом розацеа. Папуло-пустулезная розацеа характеризуется стойкой эритемой в центральной части лица и папуло-пустулами на ее поверхности. В анамнезе эпизоды «приливов», клинически -телеангиэктазии в области щек, носа, подбородка и лба. Отмечается отсутствие вовлечения в воспалительный процесс периорбитальных участков. Папуло-пустулы при розацеа чаще не оставляют рубцов. При розацеа нет комедонов.
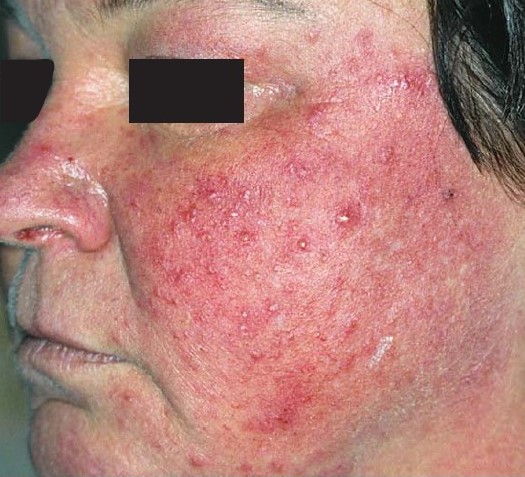
Рисунок 5. Розацеа II-III степени тяжести: телеангиэктазии, папулы и пустулы, небольшая отечность. Комедонов нет.
Грамотрицательный фолликулит. Ятрогенное состояние, связанное с нерациональным применением наружных средств с антибиотиками. Выделяются два типа фолликулитов: 1 - папулопустулезный, клинически напоминающий поверхностные фолликулиты, и 2 тип – сопровождающийся образованием глубоких узлов. Наиболее типичной является периоральная и околоносовая локализация. Причиной развития этого заболевания является длительное, бесконтрольное использование местной антибиотикотерапии в лечении акне. В результате нерациональной антибиотикотерапии формируется резистентность микрофлоры кожи и происходит увеличение количества патогенных грамотрицательных микроорганизмов Enterobacteriaceae, Proteus, Pseudomonas. Для исключения этого осложнения акне необходим посев микрофлоры с высыпаний и из носоглотки.
Демодекозный фолликулит. Актуальной является дифференциальная диагностика акне от демодекозного фолликулита. Клиническое сходство основано на наличие при демодекозе воспалительных папулезных и поверхностных пустулезных элементов на лице. Очень редко демодекс вызывает глубокие пустулы и узлы с рубцеванием (в случае попадания клеща в дерму и образования гранулемы). Отличия между дерматозами прослеживаются в разном возрасте больных, особенно в дебюте, так как демодекс почти не обнаруживается у детей и подростков. Основными клиническими различиями являются: отсутствие выраженных комедонов и, как правило, отсутствие глубоких воспалительных элементов при демодекозе, склонность демодекс-фолликулитов к асимметрии и группировке, обязательным для диагноза является лабораторное обнаружение клеща.
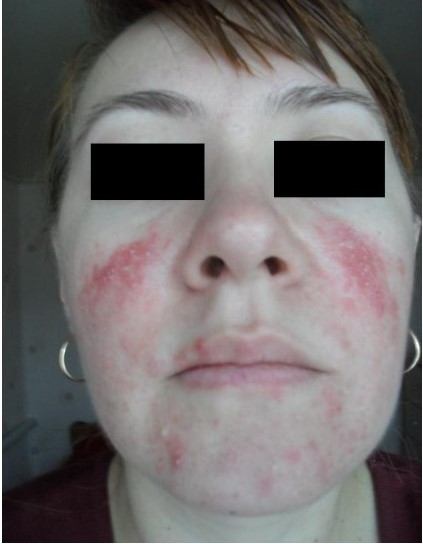
Рисунок 6. Демодекозный фолликулит
Себорейный дерматит проявляется сухостью кожи и эритематозными чешуйчатыми папулами, нередко локализованными в носогубных складках и на лбу. При этом у пациентов отсутствуют угревые элементы. В анамнезе у таких пациентов нередко отмечаются астма, экзема или сенная лихорадка (могут присутствовать псориазоподобные высыпания). Похожие высыпания могут присутствовать на верхней половине груди, плечах, подмышечных впадинах, в паховой области и волосистой части головы. Нередко кожа чрезмерно обсеменена Pityrosporum ovale.
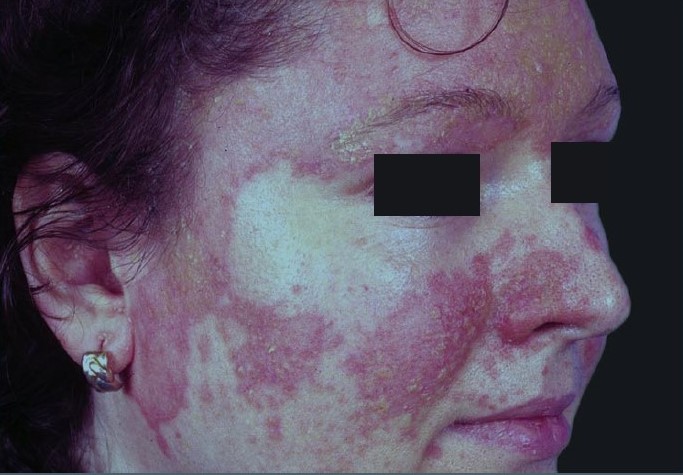
Рисунок 7. Себорейный дерматит
ТЕРАПИЯ АКНЕ
Тактика лечения акне зависит от конкретного пациента. Принципиально выбор терапевтической стратегии должен основываться на анализе двух основных критериев: степени тяжести кожного процесса и характера его течения. Необходимо адекватно оценить степень тяжести заболевания, наличие сопутствующей патологии, возраста, психоэмоциональный статус больного, проведенную ранее терапию и ее эффективность.
Комплексная терапия акне должна носить патогенетический характер и включать в себя кроме рациональной медикаментозной терапии адекватные косметические средства для ухода за кожей, а также соблюдений рекомендаций по диете.
Диета
По мнению большинства дерматологов, никакие продукты питания не являются причиной возникновения акне. Однако употребление таких продуктов, как свинина, сыр, красное вино, цитрусовые, кофе, пряности часто бывает причиной ухудшения течения болезни, что может быть обусловлено реактивным расширением сосудов кожи, усилением секреции кожного сала и воспалением.
Избыточное употребление крахмала, соли, сахаров, особенно в сочетании с нерегулярным приемом пищи, также может отрицательно сказаться на течении процесса. Такие заболевания желудочно-кишечного тракта, как дисбактериоз, синдром раздраженной кишки, хронические запоры, чаще других сопутствуют акне, особенно тяжелой форме с хроническим течением.
Поэтому вопрос о назначении диеты решается индивидуально. К общим рекомендациям относят низкокалорийное питание, ограничение продуктов и напитков, усиливающих секрецию кожного сала.
Косметический уход за кожей
При ежедневном уходе нужно особое внимание обратить на процесс очищения кожи. При этом предпочтение отдается моющим средствам с нейтральным рН.
Вода для умывания не должна превышать 38-40С, следует избегать применения абразивных веществ, которые могут вызвать раздражение кожи и повреждение комедонов и папул. Не следует применять жирные кремы и мази, вызывающие образование комедонов. Не рекомендуется применять спиртосодержащие тоники, т.к. они вызывают рефлекторное усиление секреции кожного сала.
Медикаментозная терапия
Для лечения акне применяется местная (топическая) и системная терапия.
К основным группам препаратов для лечения акне относятся: себостатические, антибактериальные, противовоспалительные и препараты, устраняющие фолликулярный гиперкератоз.
Наружная терапия назначается больным независимо от степени тяжести заболевания. Показанием для назначения системной терапии являются акне средней и тяжелой степени тяжести, психосоциальная дезадаптация, неэффективность местного лечения, склонность к образованию рубцов.
Наружная терапия акне
1. Топические ретиноиды (адапален)
Препараты предотвращают образование комедонов и рубцов, уменьшают продукцию кожного сала, способствуют дренированию комедонов, оказывают противовоспалительное действие за счет снижения числа P.acnes. Все ретиноиды могут сочетаться с местными и системными препаратами, обладающими другими механизмами действия. При этом топические ретиноиды не обладают себосупрессивным эффектом в отличие от системных.
Адапален – дериват нафтоевой кислоты с 0, 1 % содержанием активного вещества. Используется в виде геля или крема 1 р/день. Благодаря селективному связыванию с особыми ядерными RAR рецепторами клеток поверхностных слоев эпителия адапален способен регулировать процессы терминальной дифференцировки кератиноцитов, нормализовать процессы отшелушивания роговых чешуек и, следовательно, воздействовать на гиперкератоз в области устья волосяного фолликула.
Следствием этого является удаление участков фолликулярного гиперкератоза (кератолитический эффект) и предотвращение образования новых микрокомедонов (комедонолитический эффект). Имеет наилучший профиль переносимости среди ретиноидов предыдущих поколений и не обладает фототоксическим и фотоаллергическим действием, может применяться для лечения акне в любое время года, что подтверждено соответствующими клиническими исследованиями из научно-исследовательских дерматологических центров: Sophia-Antipolis во Франции и CRANBURY в США (Loesche C. et al., 2002; Martin B. et al., 2002).
Побочные действия: сухость кожи, раздражение слизистых при контакте с препаратом.
Эффект препарата развивается после 4-8 недель лечения, стойкое улучшение – после 12-недельного курса.
Для поддержания результата можно включить в ежедневный уход крем с ретинолом, такой как NOON Retinol Charizma. В линейке есть препарат Retinol Charizma PLUS, обладающий самым высоким на рынке космецевтики, содержанием ретинола -1,6%.
2. Антимикробные препараты (бензоила пероксид)
Бензоила пероксид выпускается в виде геля в концентрациях 2,5-5-10%, который наносится 2 р/сутки.
Проявляет неспецифическую противомикробную активность в отношении Propionibacterium acnes, Staphylococcus epidermidis и других микроорганизмов за счет окислительного эффекта свободного кислорода. Оказывает кераторегулирующее действие, улучшает оксигенацию тканей, подавляет продукцию кожного сала в сальных железах. Применение бензоил пероксида не сопровождается развитием бактериальной резистентности и даже предотвращает ее развитие при комбинированном применении с антибиотиками.
Эффект препарата развивается после 4 недель лечения, стойкое улучшение – после 12 недель.
3. Азелаиновая кислота
Аптечные препараты выпускаются в виде 20% крема и 15% геля, назначается 2 раза в сутки.
Обладает кератолитическим, антибактериальным действием в отношении Propionibacterium acnes, Staphylococcus epidermidis, оказывает противовоспалительное действие, но не влияет на продукцию кожного сала. Подавляет рост и жизнеспособность аномальных меланоцитов, что дает возможность назначать его при гиперпигментациях кожи.
Эффект препарата развивается через 4 недели, курс лечения возможен до нескольких месяцев.
! Заменить аптечные крема может осветляющий и противовоспалительный крем для лица с азелаиновой кислотой NOON Azelaic Forte 25. В нем содержится 25% азелаиновой кислоты, что больше чем во всех аптечных препаратах. Особым плюсом крема NOON Azelaic Forte 25 является наличие запатентованного компонента DermShield, который на 95% блокирует поступление сигнала к болевым рецепторам. Это позволяет переносить лечение гораздо комфортнее.
4. Антибактериальные средства (клиндамицин)
Антибактериальные средства чаще всего являются препаратами второго ряда и назначаются в случае непереносимости или неэффективности бензоил пероксида, азелаиновой кислоты и др. или в комбинации с ними.
Используют клиндамицина гидрохлорид в виде 1% раствора или клиндамицина фосфат в виде 1% геля 2 р/день, курс лечения не более 8 недель.
5. Комбинированные препараты (адапален + клиндамицин; адапален + бензоила пероксид)
Препарат 0,1% адапален + 1 % клиндамицин выпускается в виде геля, назначается 1 р/сутки, курс лечения до 4 недель.
Препарат 0,1% адапален + 2,5% бензоила пероксид выпускается в виде геля, назначается 1 р/сутки, курс лечения может быть продлен до нескольких месяцев.
В начале применения может наблюдаться обострение акне. Несовместим с растворами, содержащими комплекс витаминов группы В, аминогликозидами, ампициллином, кальция глюконатом и магня сульфатом. Проявляет антагонизм с эритромицином.
Системная терапия акне
1. Антибактериальные препараты (тетрациклин, доксициклин)
Тетрациклин назначается 1 г/сутки, курс лечения не более 8 недель.
Доксициклин назначается из расчета 100 – 200 мг/сутки, курс лечения не более 8 недель.
Антибиотики назначаются при папуло-пустулезных, узловато-кистозных формах акне, а также при отсутствии эффекта от терапии наружными средствами.
В клинической практике прием антибиотиков целесообразно сочетать с наружными средствами, содержащими ретиноиды или бензоил пероксид.
2. Гормональные препараты
В настоящее время гормональная терапия является эффективным методом лечения и показана женщинам с выраженной себореей, андрогенетической алопецией, SAHA-синдромом (seborrhea/acne/hirsutism/alopecia), с поздним началом акне и с гиперандрогенизмом овариального или надпочечникового происхождения.
Лечение проводится после консультации эндокринолога или гинеколога-эндокринолога.
1. Блокаторы андрогенных рецепторов (ципротерона ацетат в комбинации с этинилэстрадиолом в составе орального контрацептива; спиронолактон 50-150 мг/сутки; дроспиренон 3 мг в комбинации с этинилэстрадиолом 30 мкг в составе монофазного орального контрацептива; дроспиренон 3 мг в комбинации с этинилэстрадиолом 20 мкг в составе низкодозированного монофазного орального контрацептива; флутамид).
2. Ингибиторы продукции овариальных андрогенов (оральные контрацептивы, содержащие этинилэстрадиол в комбинации с прогестинами).
3. Ингибиторы андрогенов надпочечникового происхождения (системные глюкокортикостероидные препараты 2,5-5 мг/сутки короткими курсами при лечении тяжелых воспалительных акне у женщин).
3. Системные ретиноиды (изотретиноин)
Препарат назначают при папуло-пустулезных акне тяжелой степени тяжести, узловатых акне средней степени тяжести, узловатых акне тяжелой степени, конглобатных акне.
Это единственный метод лечения, при котором оказывается воздействие на все звенья цепи патогенеза акне: значительно снижается секреция кожного сала, оказывается протеолитическое, комедонолитическое и противовоспалительное действие.
Стойкий лечебный эффект изотретиноина объясняется его способностью устранять основное условие размножения бактерий – сальные кисты.
Лечение обычно начинают с дозы 0,5- 1,0 мг/кг в сутки. Коррекция дозы производится через 3-5 недель после начала терапии в зависимости от эффекта и переносимости препарата.
У большинства пациентов к концу первой – началу второй недели лечения отмечается обострение кожного процесса, заключающееся, прежде всего, в увеличении количества высыпаний. Последнее не является поводом для снижения суточной дозы, так как указанное обострение вскоре стихает.
Длительность лечения изотретиноином составляет, как правило, 6-8 месяцев (при суммарной курсовой дозе 120-140 мг/кг). От достижения указанной курсовой дозы в значительной сстепени зависят устойчивость результата лечения и отсутствие рецидивов.
Противопоказания: беременность, период кормления грудью, печеночная недостаточность, гипервитаминоз А, выраженная гиперлипидемия, сопутствующая терапия тетрациклинами, повышенная чувствительность к препарату или его компонентам, детский возраст до 12 лет. С осторожностью препарат назначают при депрессии в анамнезе, сахарном диабете, ожирении, нарушении липидного обмена, алкоголизме.
Беременность – абсолютное противопоказание для терапии изотретиноином.
Перед началом терапии необходимо провести исследование биохимических параметров крови, включающих АСТ, АЛТ, билирубин, креатинин, холестерин, триглицериды, щелочную фосфатазу, ЛПВП, ЛПНП, ЛПОНП.
В процессе терапии рекомендуется контролировать функцию печени через 1 месяц после начала лечения, а затем каждые три месяца.
Источники:
Аcne vulgaris: этиопатогенез, клиника, диагностика, лечение: учебное пособие / М.Л. Абдухаликова, И.О. Малова; ГБОУ ВПО ИГМУ Минздрава России. – Иркутск, 2016. – 52 стр.
Кубанов А.А., Прошутинская Д.В. , Сысоева Т.А. Акне: учеб.-метод. Пособие /А.А. Кубанов, Д.В. Прошутинская, Т.А. Сысоева; ГБОУ ДПО «Российская медицинская академия последипломного образования» – М.: ГБОУ ДПО РМАПО, 2015. – 40 с. ISBN 978-5-7249-24-63-4
Баринова А.Н. Современные методы лечения и реабилитации больных с вульгарными угрями // Российский семейный врач. – 2018. – Т. 22. – No 4. – С. 5–18. doi 10.17816/RFD201845-18.
прочитано
18247
раз